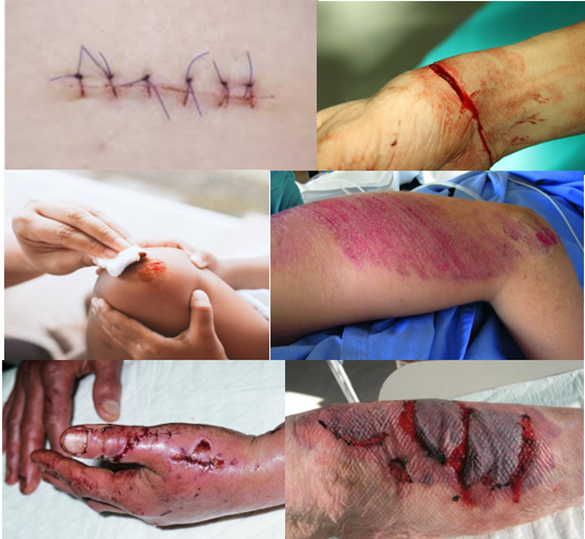
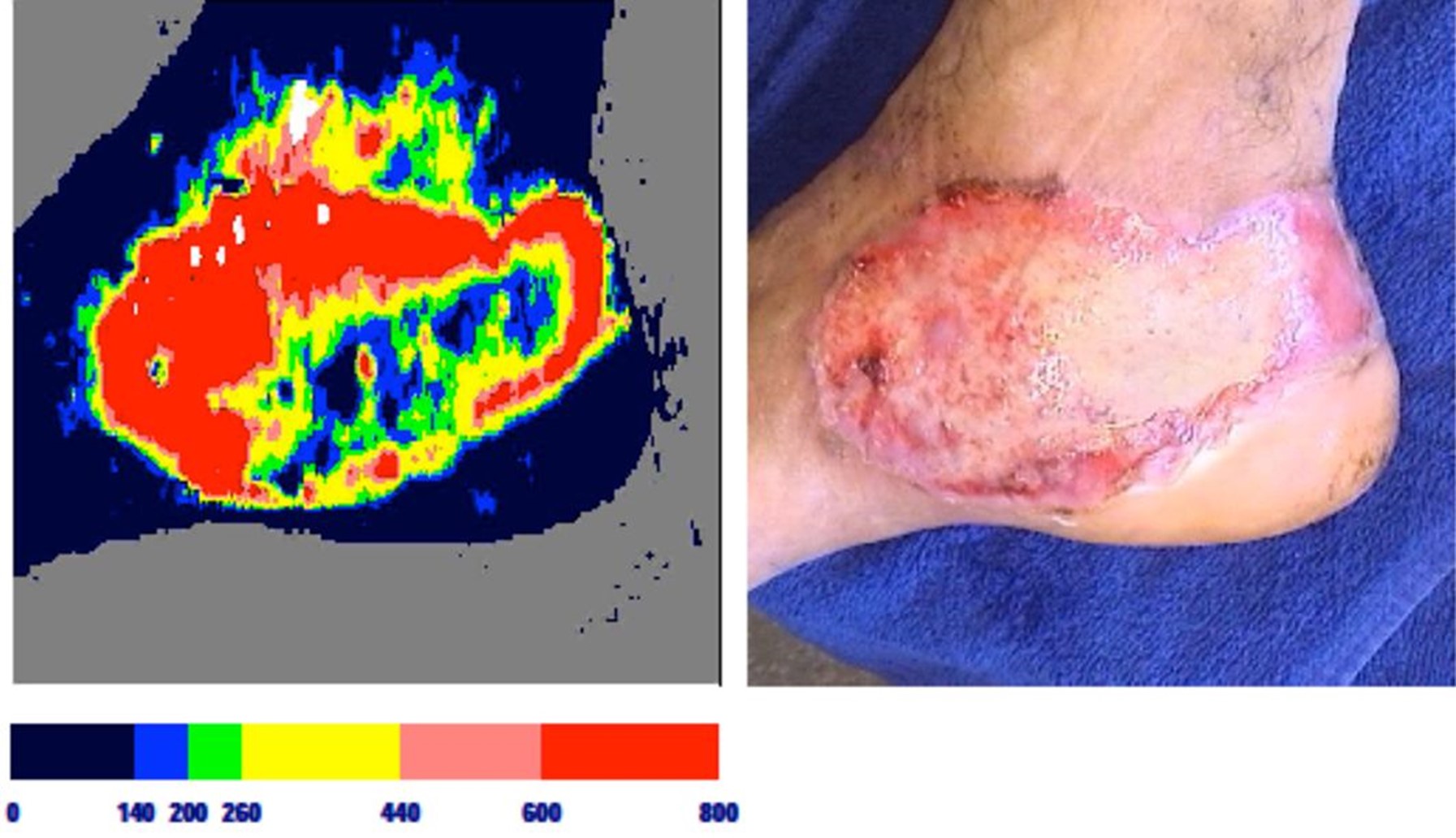
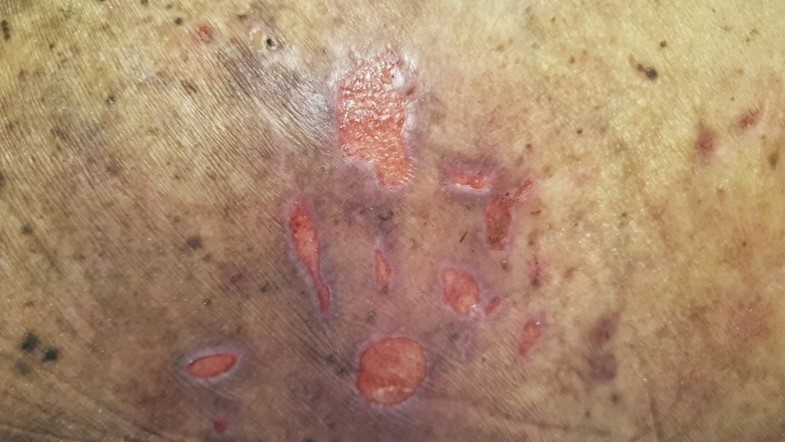
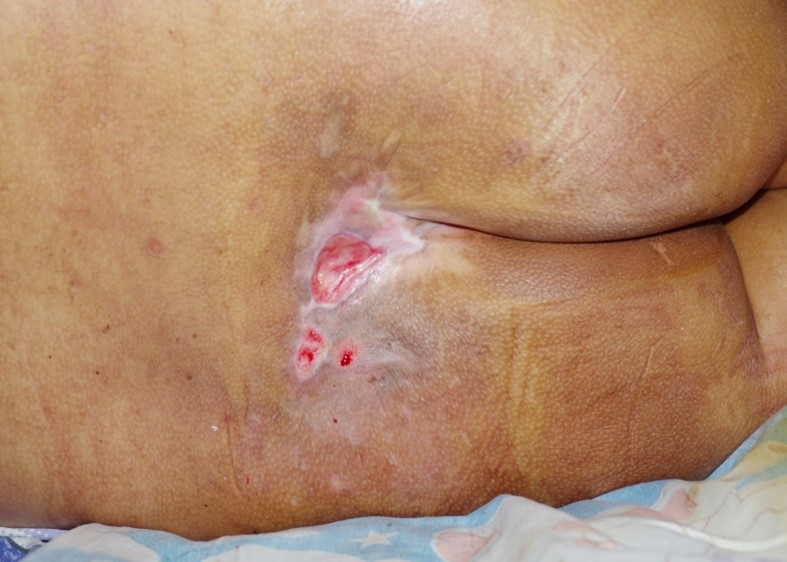
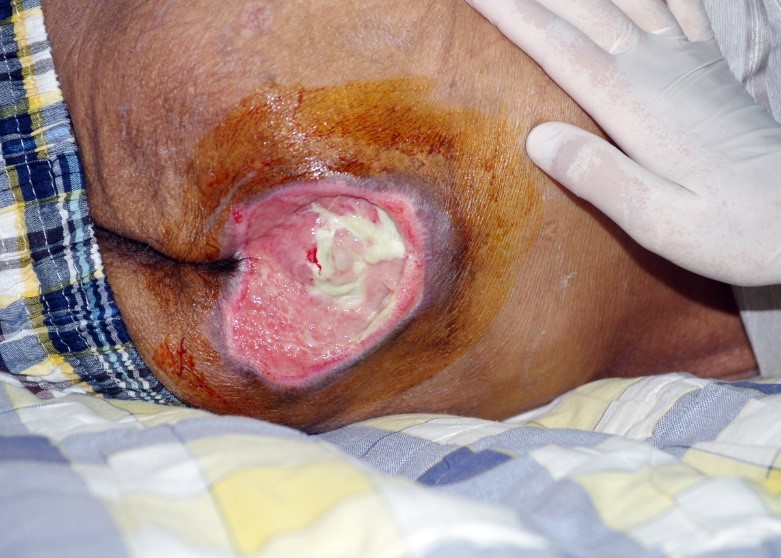
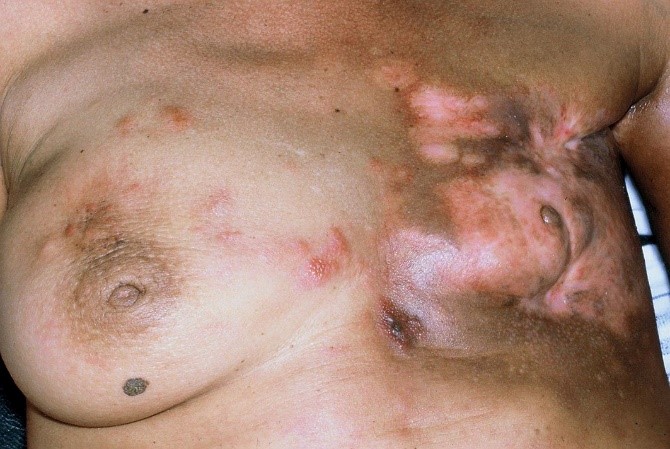
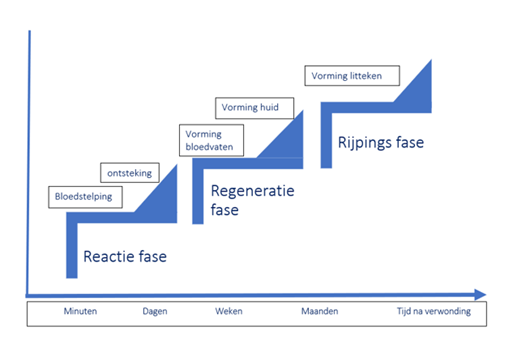
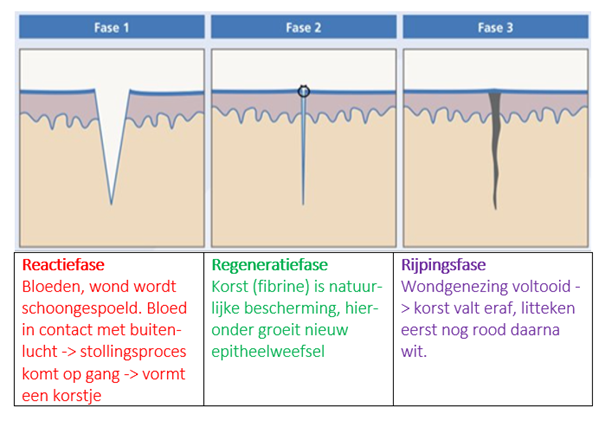
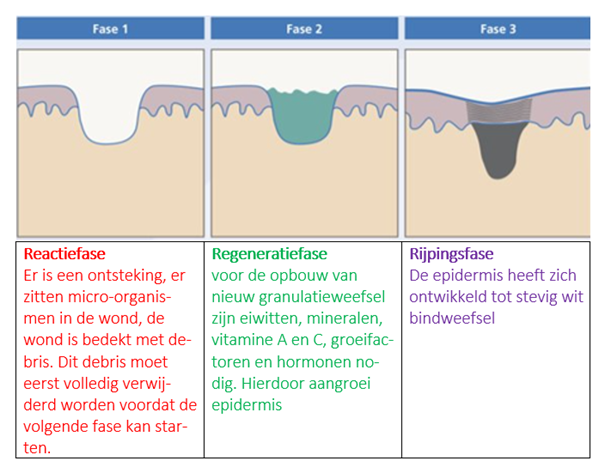
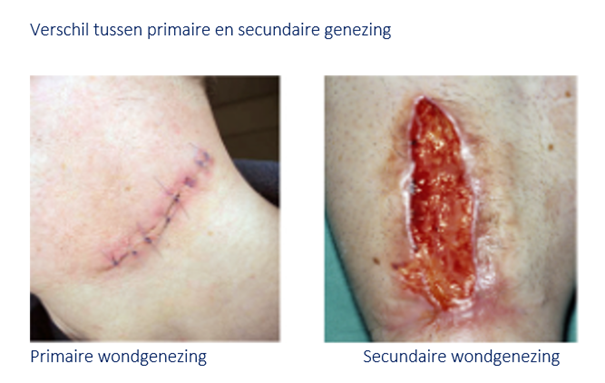
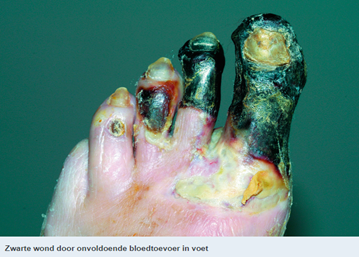
Het arrangement Anatomie van de huid en Wondzorg is gemaakt met Wikiwijs van Kennisnet. Wikiwijs is hét onderwijsplatform waar je leermiddelen zoekt, maakt en deelt.
- Auteur
- Laatst gewijzigd
- 29-11-2022 10:39:10
- Licentie
-
Dit lesmateriaal is gepubliceerd onder de Creative Commons Naamsvermelding 4.0 Internationale licentie. Dit houdt in dat je onder de voorwaarde van naamsvermelding vrij bent om:
- het werk te delen - te kopiëren, te verspreiden en door te geven via elk medium of bestandsformaat
- het werk te bewerken - te remixen, te veranderen en afgeleide werken te maken
- voor alle doeleinden, inclusief commerciële doeleinden.
Meer informatie over de CC Naamsvermelding 4.0 Internationale licentie.
Aanvullende informatie over dit lesmateriaal
Van dit lesmateriaal is de volgende aanvullende informatie beschikbaar:
- Toelichting
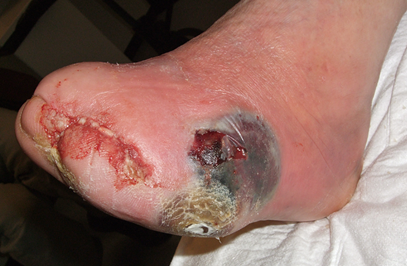
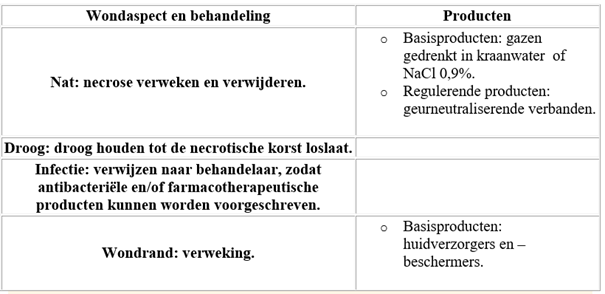
- Deze Wikiwijs is gemaakt voor tweedejaars verpleegkunde studenten aan het MBO niveau 4 van Rijn-IJssel en kan gebruikt worden als aanvulling op de theorielessen over de anatomie van de huid en de praktijklessen wondzorg. Hierdoor wordt de lesstof herhaald en dit kan zorgen voor het beter laten beklijven van de lesstof. De Wikiwijs sluit aan bij de eindterm B1-K1 Bieden van zorg en ondersteuning in het verpleegkundig proces Huid en B1-K1-W4 Voert verpleegtechnische handelingen uit.
- Leerniveau
- Praktijkonderwijs;
- Eindgebruiker
- leerling/student
- Moeilijkheidsgraad
- moeilijk
- Studiebelasting
- 2 uur 0 minuten
- Trefwoorden
- anatomie van de huid, classificatie modellen wondzorg, verbandmaterialen, wondzorg