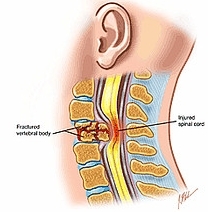
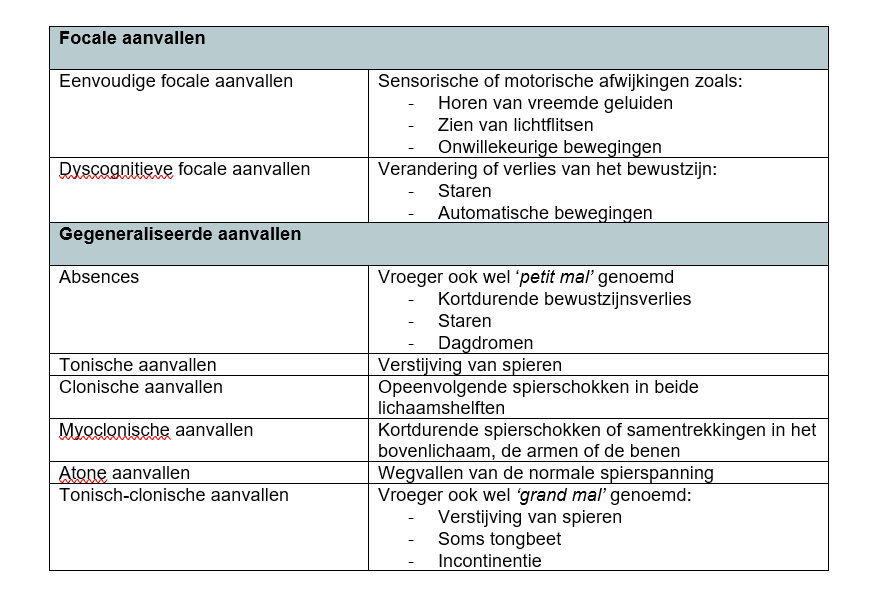
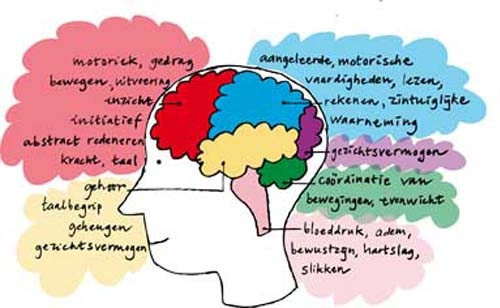
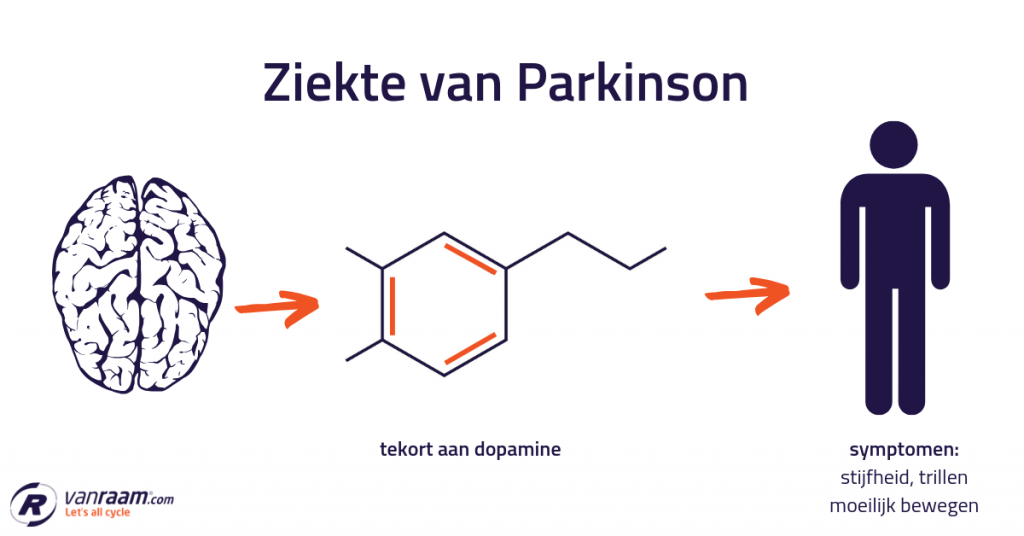
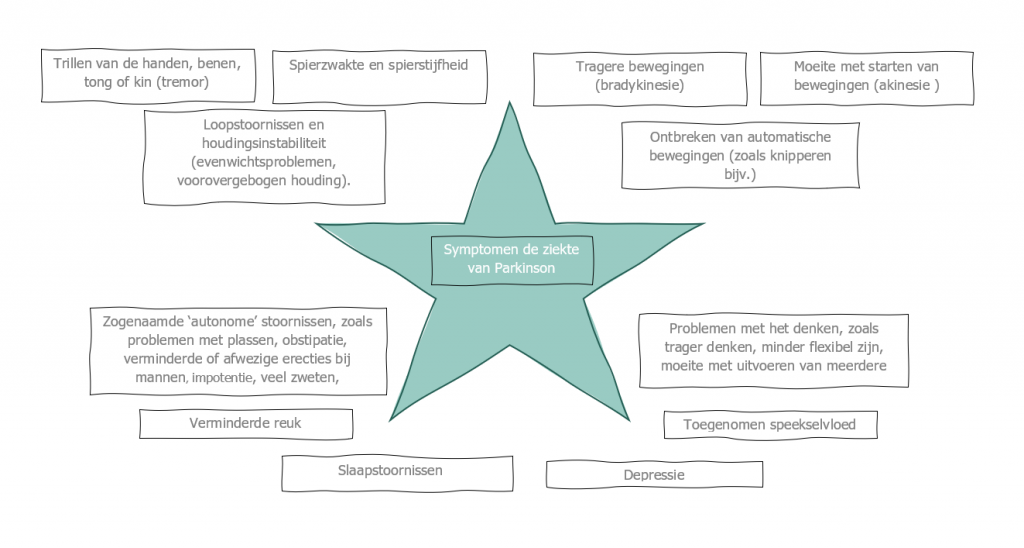
Het arrangement MZA 2.1 E-learning Pathologie Zenuwstelsel (Lisa Janssen) - kopie 1 is gemaakt met Wikiwijs van Kennisnet. Wikiwijs is hét onderwijsplatform waar je leermiddelen zoekt, maakt en deelt.
- Auteur
- Laatst gewijzigd
- 21-02-2026 08:12:07
- Licentie
-
Dit lesmateriaal is gepubliceerd onder de Creative Commons Naamsvermelding 4.0 Internationale licentie. Dit houdt in dat je onder de voorwaarde van naamsvermelding vrij bent om:
- het werk te delen - te kopiëren, te verspreiden en door te geven via elk medium of bestandsformaat
- het werk te bewerken - te remixen, te veranderen en afgeleide werken te maken
- voor alle doeleinden, inclusief commerciële doeleinden.
Meer informatie over de CC Naamsvermelding 4.0 Internationale licentie.
Aanvullende informatie over dit lesmateriaal
Van dit lesmateriaal is de volgende aanvullende informatie beschikbaar:
- Toelichting
- Deze les is gemaakt ter voorbereiding op de kennistoetsen van de module MZA. Deze wikiwijs is op HBO niveau en voor mijn medestudenten van de HAN. Deze informatie is bedoeld voor de opleiding Leraar Gezondheidszorg en Welzijn.
- Eindgebruiker
- leerling/student
- Moeilijkheidsgraad
- gemiddeld
Bronnen
| Bron | Type |
|---|---|
|
Zenuwstelsel https://www.youtube.com/watch?v=mcVnfY-fPTk |
Video |
|
Epilepsie https://www.youtube.com/watch?v=d9ZlvQEGE2k&feature=youtu.be |
Video |
|
Animatie MS https://www.youtube.com/watch?v=Dpe-3N0ko6s&feature=emb_logo |
Video |
|
de ziekte van Alzheimer https://www.youtube.com/watch?v=fhEf0agADog&t=5s |
Video |
|
Parkinson https://www.youtube.com/watch?v=V5BNIJPFCig |
Video |
Gebruikte Wikiwijs Arrangementen
Janssen, Lisa. (2020).
MZA 2.1 E-learning Pathologie Zenuwstelsel (Lisa Janssen)
https://maken.wikiwijs.nl/166967/MZA_2_1_E_learning_Pathologie_Zenuwstelsel__Lisa_Janssen_