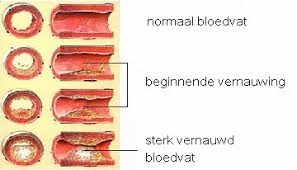
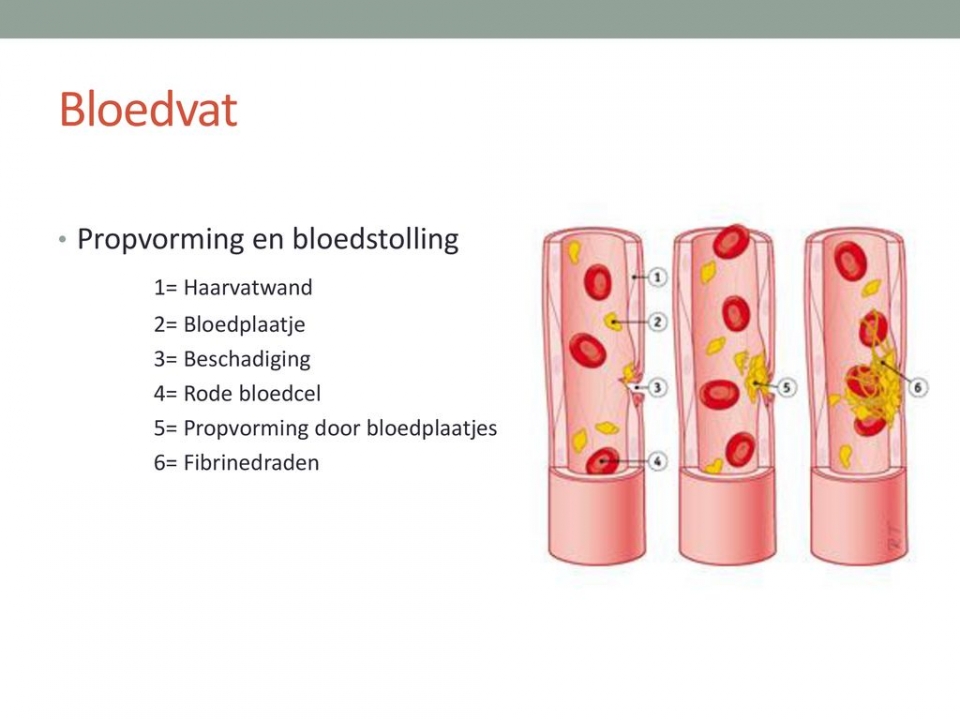
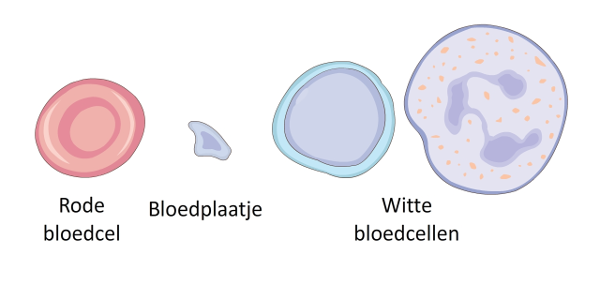
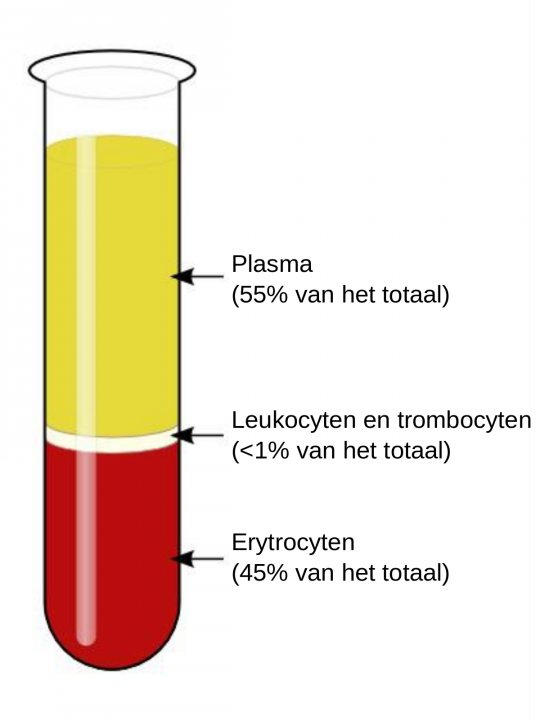
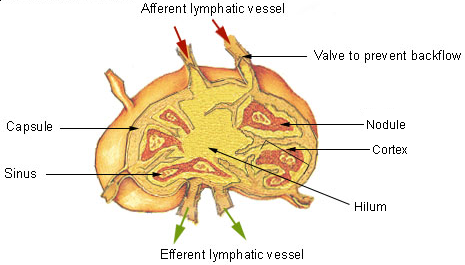
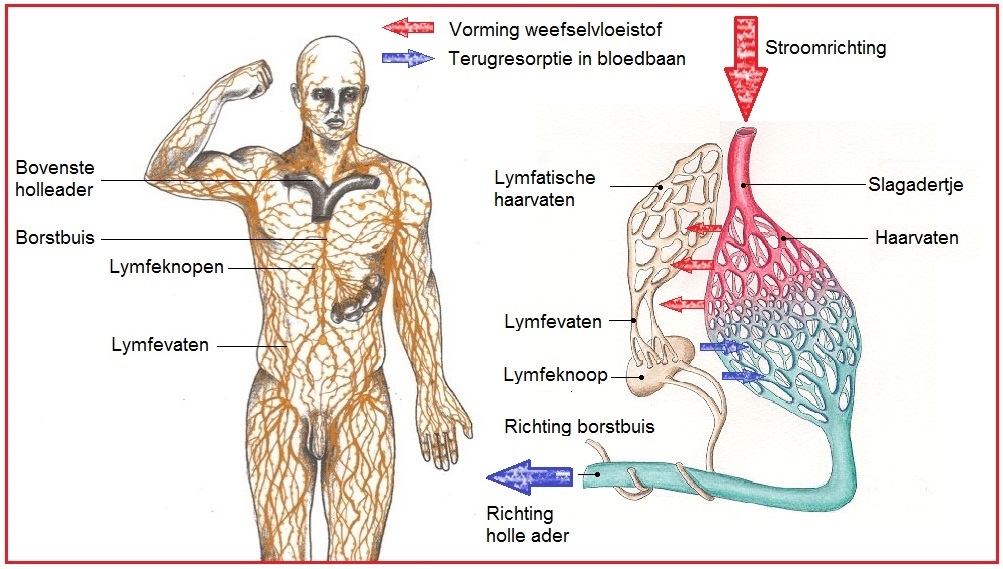
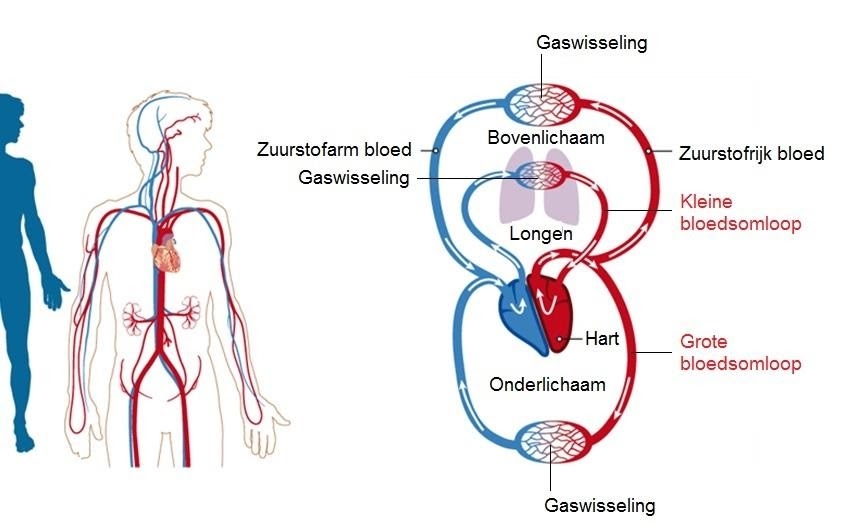
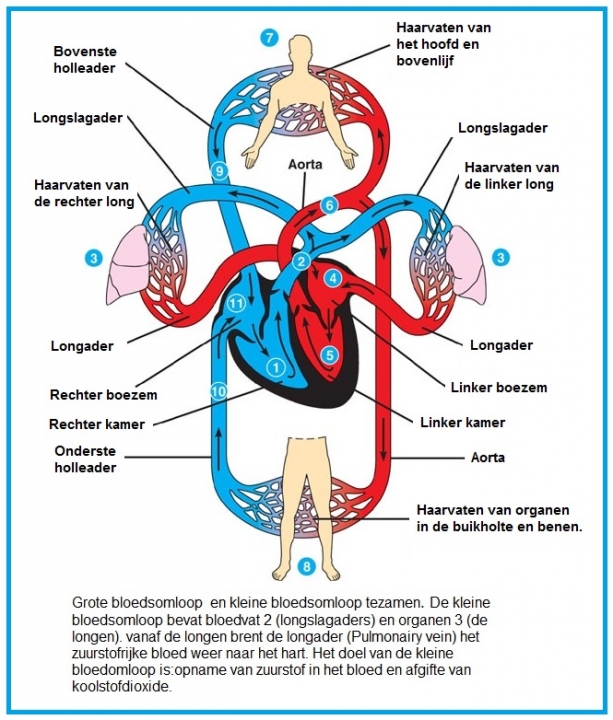
Het arrangement Thema 5 is gemaakt met Wikiwijs van Kennisnet. Wikiwijs is hét onderwijsplatform waar je leermiddelen zoekt, maakt en deelt.
- Auteur
- Laatst gewijzigd
- 11-12-2020 11:07:54
- Licentie
-
Dit lesmateriaal is gepubliceerd onder de Creative Commons Naamsvermelding 4.0 Internationale licentie. Dit houdt in dat je onder de voorwaarde van naamsvermelding vrij bent om:
- het werk te delen - te kopiëren, te verspreiden en door te geven via elk medium of bestandsformaat
- het werk te bewerken - te remixen, te veranderen en afgeleide werken te maken
- voor alle doeleinden, inclusief commerciële doeleinden.
Meer informatie over de CC Naamsvermelding 4.0 Internationale licentie.
Aanvullende informatie over dit lesmateriaal
Van dit lesmateriaal is de volgende aanvullende informatie beschikbaar:
- Toelichting
- Verpleegkundige Niveau 4 Leerjaar 1 Circulatie
- Eindgebruiker
- leerling/student
- Moeilijkheidsgraad
- gemiddeld
Bronnen
| Bron | Type |
|---|---|
|
Filmpje Bloedvaten https://www.youtube.com/watch?v=W6M4DjCAtvU&t=193s |
Video |
|
https://www.youtube.com/watch?v=u6OrnNmD2R8 https://www.youtube.com/watch?v=u6OrnNmD2R8 |
Video |
|
https://www.youtube.com/watch?v=p96Iu8DCMZQ https://www.youtube.com/watch?v=p96Iu8DCMZQ |
Video |
|
Filmpje Ademhalingsstelsel van Mond tot Longblaasje https://www.youtube.com/watch?v=FqQReboumGY |
Video |
|
Filmpje over de longen https://www.youtube.com/watch?v=4vCnpkwcr1Y&feature=emb_rel_pause |
Video |
|
Anatomie en Fysiologie Samenvatting over het Ademhalingsstelsel https://www.youtube.com/watch?v=co_nnLpmKjU |
Video |